Abstract: 77-year-old patient, with chronic coronary syndrome, is admitted to the emergency department with fatigue, bilateral leg edema and dyspnea that has been occurring for approximately 3 months at lower and lower effort threshold. From a biological point of view, it presents an increased NT-proBNP, a lower glomerular filtration rate 47 ml/min/1.73 m2, a higher uric acid 8.1 mg/dl. Echocardiography reveals mild septal and posterior wall hypertrophy with septal and posteroinferior hypokinesia, with type 1 LV diastolic dysfunction and an LV ejection fraction at presentation of 44%. Under treatment with iSGLT2, an increase in diuresis was obtained after one month without using additional furosemide, the normalization of the NT-proBNP value (450 pg/L), and in the echocardiographic examination the ejection fraction of the left ventricle reached 50%.
Discussions
iSGLT2 can be easily combined in any HF treatment scheme, the target dose on the first day of treatment being 1 tablet per day, can be administered in any combination, beta-blockers, ACEI/sartan/ARNI, MRA being titrated as doses during the next 2-4 weeks.
Prezentare de caz:
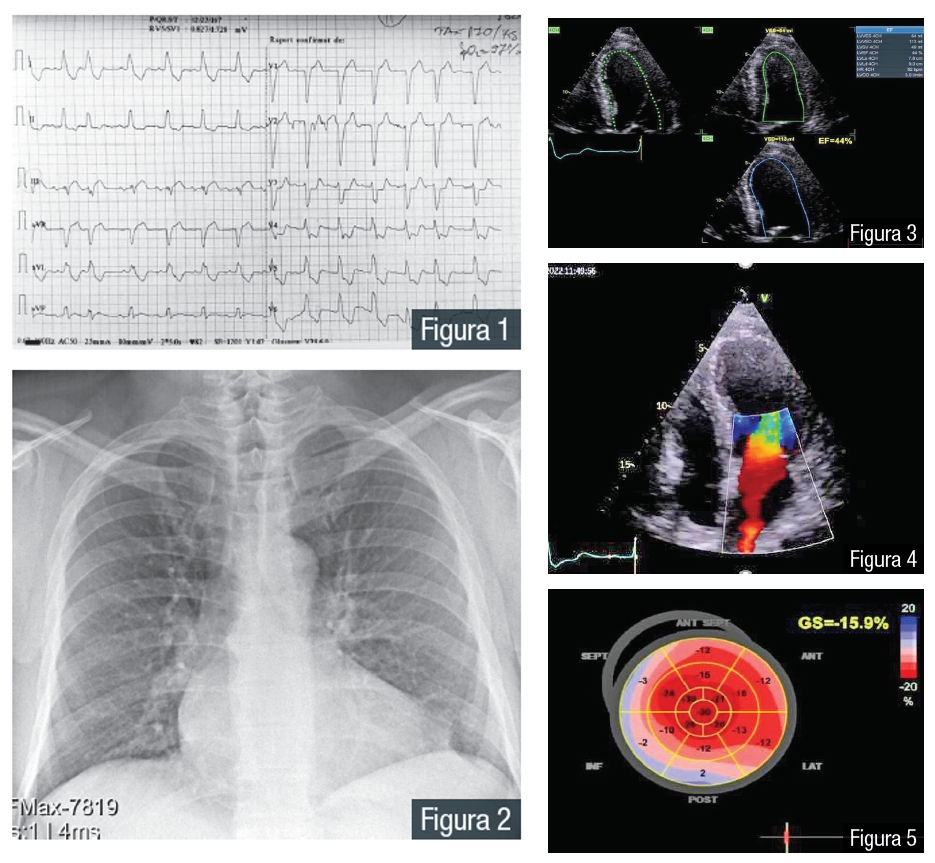
Pacient în vârstă de 77 de ani, fost fumător, 20 pachete/an, care nu mai fumează de 20 de ani, cunoscut cu hipertensiune arterială esențială grad II, angină pectorală stabilă, dislipidemie, ateromatoză carotidiană bilaterală, sindrom coronarian cronic, se prezintă în serviciul de primiri urgențe cu fatigabilitate, edeme gambiere bilateral și dispnee care apare de aproximativ 3 luni la prag de efort din ce în ce mai mic. Tratamentul până la momentul prezentării în urgențe a constat în: Nebivolol 5 mg 1 tb/zi, Candesartan 8mg 1 tb/zi, Spironolactonă/Furosemid 50/20mg 1 tb/zi, Acid acetilsalicilic 75mg 1 tb/zi, Atorvastatină 20mg 1 tb/zi. Tensiunea arterială era 170/75 mmHg, saturația de oxigen 97% spontan, șoc apexian în spațiul V intercostal stânga pe linia medio-claviculară, zgomote cardiace ritmice, suflu sistolic în focar mitral de intensitate II/VI, alura ventriculară 82 bpm. Pulmonar ascultatoric murmur vezicular prezent bilateral, fără raluri supraadăugate. Anamnestic pacientul prezintă și nicturie. Pe electrocardiograma de repaus se evidențiază un bloc de ramură stângă și extrasistolie ventriculară (Figura 1). Radiografia pulmonară nu prezintă semne de congestie pulmonară (Figura 2). Ecocardiografia relevă o hipertrofie ușoară de sept și perete posterior, cu o hipokinezie septală și postero-inferioară, cu o disfuncție diastolică a VS de tip 1 și o fracție de ejecție a VS la prezentare de 44%, o insuficiență mitrală moderată și un strain global redus. (Figura 3,4,5). Din punct de vedere al analizelor biologice pacientul are o hemoglobină de 13 g/dl, leucocite 8430/µL, trombocite 264000 /µL, colesterol total 110 mg/dl, LDL colesterol 82 mg/dl, trigliceride 49 mg/dl, glicemia 95 mg/dl, hemoglobina glicozilată 5,5 %, o creatinină mai mare de 1,52 mg/dl, o rată a filtrării glomerulare mai scăzută 47 ml/min/1,73 m2, un acid uric mai mare 8,1 mg/dl, ASAT 12 U/L, ALAT 20 U/L, troponină I 43 ng/L, CK-MB 37 U/L și un NT-proBNP crescut – 647 pg/L. Diagnosticele stabilite în urma evaluărilor clinice și paraclinice au fost următoarele: Insuficiență cardiacă clasa NYHA II cu FE moderat redusă (EF-44%), Insuficiență Mitrală grad II, Hipertensiune Arterială Esențială grad III stadiu III cu risc adițional foarte înalt, Sindrom Coronarian Cronic, Angină Pectorală Stabilă CCS II, Dislipidemie sub tratament, Boală cronică de rinichi stadiul KDIGO G3a, Hiperuricemie asimptomatică. Ghidul ESC recomandă acum iSGLT2 ca și tratament de primă linie pentru toți pacienții cu insuficiență cardiacă, indiferent de fracția de ejecție a ventricolului stâng (FEVS) [1,3,10], în vederea reducerii riscului de spitalizare datorat insuficienței cardiace și a riscului de deces cardiovascular, Clasă de recomandare 1A (cea mai puternică recomandare) (Figura 6) [1,6,10]. Având în vedere diagnosticul de IC cu fracție de ejecție moderat redusă și recomandările ESC pentru această categorie de pacienți [9,10], medicația recomandată la externare a fost: Spironolactona/Furosemid 50/20mg 1 tb/zi, Dapagliflozin 10 mg 1 tb/zi, Candesartan 32mg 1 tb/zi, Nebivolol 5 mg 1 tb/zi, Acid acetilsalicilic 75mg 1 tb/zi, Atorvastatina 20mg 1 tb/zi, Alopurinol 100 mg 1 tb/zi. La evaluarea la o lună de la externare, simptomatologia pacientului s-a ameliorat, nu mai prezenta edeme gambiere, s-a ameliorat dispneea de efort, pacientul poate urca 20 de trepte fără oboseală evidentă, s-a obținut creșterea diurezei fără a folosi furosemid suplimentar, valoarea NT-proBNP s-a normalizat (450 pg/L), iar la examenul ecocardiografic fracția de ejecție a ventricului stâng a ajuns la 50 %. Așadar dacă vorbim despre evoluția cazului am obținut ameliorarea simptomatologiei și îmbunătățirea calității vieții pacientului; prevenirea reinternării pentru un episod acut de decompensare cardiacă; îmbunătățirea parametrilor ecografici de disfuncție sistolică și diastolică; îmbunătățirea funcției renale. Concluzia cazului: Introducerea în tratament a Dapaglifozinei, în doza netitrată de 10 mg/zi și titrarea la doza maximă a unui ARB a dus la stabilizarea atât hemodinamică cât și renală și cardioelectrică, simptomatologia pacientului controlându-se optim, calitatea vieții fiindu-i evident ameliorată. Retardul evident în aplicarea noilor scheme de tratament al IC duce la rezultate slabe, cu un procent crescut de morbi-mortalitate în această patologie. Prognosticul ICFEmr odată aplicat tratamentul optim, bazat pe combinația IECA(ARNI)+BB+AMR+iSGLT2 [1,10] este de asemenea bun. Pe termen lung, atitudinea pacientului, controalele regulate, complianța și aderența la tratament, educația și măsurile igienico-sanitare vor determina atât durata cât și calitatea vieții.
Discuții
Ghidul ESC 2021 pentru IC recomandă măsurarea peptidelor natriuretice (Clasa de recomandare I; nivel de evidență B), dacă sunt disponibile, ca test diagnostic inițial la pacienții cu simptome sugestive de IC și de asemenea ne indică pașii pe care îi avem de parcurs în diagnosticarea IC (Figura 7) [1,3,6,10]. La pacienții cu dispnee fără cauză aparentă și FE normală, probabilitatea de IC FEp poate fi estimată prin scorurile H2FPEF (Tabel 1) sau HFA-PEFF (Tabel 2). Avem un scor scăzut de probabilitate – puțin probabil să prezinte HFpEF (H2FPEF 0-1 or HFA-PEFF 0-1), un scor intermediar de probabilitate (H2FPEF 2-5 or HFA-PEFF 2-4) sau un scor mare de probabilitate – foarte probabil să prezinte HFpEF (H2FPEF 6-9 or HFA-PEFF 5-6). Dacă scorul de probabilitate este în intervalul intermediar, sunt necesare teste hemodinamice suplimentare de efort. Și asta ne aduce la o nouă întrebare, cum procedăm cu tratamentul necesar pentru IC în funcție de FEVS și fenotipul IC.
IC FEp
În funcție de comorbiditățile asociate întâlnim diverse fenotipuri de IC cu FEp astfel: în ICFEp care asociază hipertensiune arterială se administrează iSGLT2 ± diuretic (dacă avem și congestie), IECA/ARB/ARNI, indapamidă, nebivolol, MRA, CaCB. Atunci când se asociază obezitatea iSGLT2 ± diuretic, semaglutide, tirzepatide; în cazul asocierii BPOC iSGLT2 ± diuretic, LAMA/LABA, betablocanți β1 selectivi; în caz de deficit de fier asociat iSGLT2 ± diuretic, carboximaltoza ferică. Dacă pacientul prezintă cardiopatie ischemică se asociază iSGLT2 ± diuretic cu betablocante, blocanți ai canalelor de Ca, trimetazidină, ranolazină; în caz de fibrilație atrială iSGLT2 ± diuretic, dronedaronă și PVI și când e prezent diabetul zaharat de tip II, iSGLT2 ± diuretic, metformin, GLP1-RA [2,3,5,8,10].


IC FEmr
Având în vedere eficacitatea tratamentului iSGLT2 ± diuretic, se va asocia IECA/ARB/ARNI, MRA, betablocant, care se vor titra în următoarele săptămâni, ținând cont și de patologiile cardiovasculare și non cardiovasculare ale pacientului [3,6,9].
IC FEr
În cazul fenotipării ICFEr trebuie să ținem cont nu doar de prezența sau absența comorbidităților, ci și de variația parametrilor funcționali. Astfel o primă mare categorie de pacienți vor fi cei cu ICFEr fără fibrilație atrială, fără boală cronică de rinichi/hiperpotasemie. La o FC <60 bpm și TA>90/60 mmHg se administrează, iSGLT2, IECA/sartan/ARNI, ARM, diuretice și se scade doza de beta-blocant. Când avem o FC <60 bpm și TA<90/60 mmHg, o să optăm pentru iSGLT2, ARM și o să reducem dozele de beta-blocant, IECA/sartan/ARNI și diuretic. În schimb la o FC >70 bpm și TA>90/60 mmHg se va administra iSGLT2, beta-blocant, IECA/sartan/ARNI, ARM, diuretice, ivabradină, iar dacă valorile TA<90/60 mmHg, iSGLT2, ARM, ivabradină și se scad dozele de beta-blocant, diuretic și IECA/sartan/ARNI. La o FC între 60 și 70 bpm dar la valori TA<90/60 mmHg optăm pentru iSGLT2, ARM, ivabradină cu reducerea beta-blocant, diuretic și IECA/sartan/ARNI, în timp ce în cazul în care TA>140/90 mmHg administrăm iSGLT2, beta-blocant, ARM, diuretice și scădem dozele de IECA/sartan/ARNI. O a doua mare categorie de pacienți sunt cei cu ICFEr fără boală cronică de rinichi/hiperpotasemie, dar care prezintă fibrilație atrială. Și aici întâlnim două situații: când FC >60 bpm și TA>90/60 mmHg și atunci tratamentul constă în iSGLT2, beta-blocant, IECA/sartan/ARNI, ARM, diuretice, anticoagulant, digoxină, sau când FC este între 60 și 70 bpm iar TA<90/60 mmHg și atunci se va administra iSGLT2, IECA/sartan/ARNI, ARM, anticoagulante, dar se scad dozele de beta-blocant și diuretic. Nu în ultimul rând trebuie să ținem cont și de pacienții cu ICFEr fără fibrilație atrială, cu FC între 60 și 70 bpm iar TA>90/60mmHg, dar care prezintă afectare renală sau hiperpotasemie. În cazul în care K>3,5mEq/L, administrăm iSGLT2, beta-blocant, diuretice, liganzi de K și se vor reduce IECA/sartan/ARNI, ARM. Atunci când potasiul este în limite normale, dar eRFG<30 ml/min/1,73m2 se va indica iSGLT2, beta-blocant, diuretice, IECA/sartan/ARNI, ARM, hidralazină, isosorbid dinitrat, și atunci când eRFG>30 ml/min/1,73m2 medicația de elecție este iSGLT2, beta-blocant, IECA/sartan/ARNI, ARM, diuretice, hidralazină, isosorbid dinitrat. Observând toate aceste indicații de tratament putem rezuma că iSGLT2 se poate asocia cu ușurință în orice schemă de tratament pentru IC, doza țintă din prima zi de tratament fiind de 1 comprimat pe zi, poate fi administrat în orice asociere, beta-blocant, IECA/sartan/ARNI, ARM fiind titrate ca doze în următoarele 2-4 săptămâni [2,4,5,8].
Referințe:
- Documentul de poziție „Conștientizarea și managementul îmbunătățit al insuficienței cardiace” realizat sub egida Societății Române de Cardiologie, Fundația Română a Inimii, Societatea Națională de Medicina Familiei, Coaliția Organizațiilor Pacienților cu Afecțiuni Cronice, iun. 2021 2. Lippi G, et al. AME Med J. 2020;5:15. doi:10.21037/amj.2020.03.03 3. Lan T, et al. Ther Clin Risk Manag. 2021;17:1307–1320. 4. Cowie MR, et al. ESC Heart Fail. 2014;1(2):110–145. 5. Conrad N, et al. JAMA Cardiol. 2019;4(11):1102–1111. 6. Jones NR, et al. Eur J Heart Fail. 2019;21(11):1306–1325
- Granger BB, Kaltenbach LA, Fonarow GC, Allen LA, Lanfear DE, Albert NM, Al-Khalidi HR, Butler J, Cooper LB, Dewald T, Felker GM, Heidenreich P, Kottam A, Lewis EF, Piña IL, Yancy CW, Granger CB, Hernandez AF, Devore AD. Health System-Level Performance in Prescribing Guideline-Directed Medical Therapy for Patients With Heart Failure With Reduced Ejection Fraction: Results From the CONNECT-HF Trial. J Card Fail. 2022 Aug;28(8):1355-1361. doi: 10.1016/j.cardfail.2022.03.356. Epub 2022 Apr 22. PMID: 35462033.
- Acute heart failure: current pharmacological treatment and perspectives Benjamin Deniau Wilfried Mullens, Maria Rosa Costanzo , Karen Sliwa, and Alexandre Mebazaa, Ayu Asakage, European Heart Journal (2023) 44, 4634–4649 https://doi.org/10.1093/eurheartj/ehad617
- Metra M. Heart failure guidelines 2021: pharmacological treatment. A joint ESC/HFA session [presentation]. Presented at: European Society of Cardiology – Heart Failure 2021 Online Congress; June 29-July 1, 2021.
- Overcoming treatment inertia for patients with heart failure: how do we build systems that move us from rest to motion? Charles F. Sherrod, Stacy L. Farr and Andrew J. Sauer , European Heart Journal (2023) 44, 1970–1972 https://doi.org/10.1093/eurheartj/ehad169
- AHA/ACC/HFSA CLINICAL PRACTICE GUIDELINE 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines Writing Committee Members
- Patient Phenotype Profiling in Heart Failure with Preserved Ejection Fraction to Guide Therapeutic Decision Making A Scientific Statement of the Heart Failure Association (HFA) and the European Heart Rhythm Association (EHRA) of the ESC, and the European Society of Hypertension (ESH), doi: 10.1002/ejhf.2894
- SGLT2i for evidence-based cardiorenal protection in diabetic and non-diabetic chronic kidney disease: a comprehensive review by EURECA-m and ERBP working groups of ERA Patrick B. Mark, Pantelis Sarafidis, Robert Ekart, Charles J. Ferro, Olga Balafa, Beatriz Fernandez-Fernandez, William G. Herrington, Patrick Rossignol, Lucia Del Vecchio , Jose M. Valdivielso , Francesca Mallamaci , Alberto Ortiz, Ionut Nistor, Mario Cozzolino and European Renal and Cardiovascular Medicine Working (EURECA-m) Group and European Renal Best Practice (ERBP) Guideline Group (ERBP) of the European Renal Association (ERA), Nephrol Dial Transplant , 2023, 0 , 1–12 OXFORD NEPHROLOGY DIALYSIS TRANSPLANTATION https://doi.org/10.1093/ndt/gfad112
- Cardio-Renal-Metabolic Overlap, Outcomes, and Dapagliflozin in Heart Failure with Mildly Reduced or Preserved Ejection Fraction John W. Ostrominski, MD, Jorge Thierer, MD, Brian L. Claggett, PhD, Zi Michael Miao, MS, Akshay S. Desai, MD MPH, Pardeep S. Jhund, MBChB MSc PhD, Mikhail N. Kosiborod, MD, Carolyn S.P. Lam, MBBS PhD, Silvio E. Inzucchi, MD, Felipe A. Martinez, MD, Rudolf A. de Boer, MD, Adrian F. Hernandez, MD, Sanjiv J. Shah, MD, Magnus Petersson, MD, PhD, Anna Maria Langkilde, MD, PhD, John J.V. McMurray, MD, Scott D. Solomon, MD, Muthiah Vaduganathan, MD MPH PII: DOI: Reference: S2213-1779(23)00251-2 https://doi.org/10.1016/j.jchf.2023.05.015
- 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure Developed by the task force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC Authors/Task Force Members: Theresa A. McDonagh (United Kingdom), Marco Metra(Italy), Marianna Adamo, (Italy), Roy S. Gardner, (United Kingdom), Ovidiu Chioncel (Romania) et all. Association of Cardiovascular Nursing & Allied Professions (ACNAP), Association for Acute CardioVascular Care (ACVC), European Association of Cardiovascular Imaging (EACVI), European Association of Preventive Cardiology (EAPC), European Association of Percutaneous Cardiovascular Interventions (EAPCI), European Heart Rhythm Association (EHRA), Heart Failure Association (HFA). Councils: Council of Cardio-Oncology. Working Groups: Cardiovascular Pharmacotherapy, Cardiovascular Surgery, Myocardial and Pericardial Diseases. European Heart Journal (2023) 44, 3627–3639 https://doi.org/10.1093/eurheartj/ehad195
 Prof. Univ. Dr. Daniel Lighezan
Prof. Univ. Dr. Daniel Lighezan
