Adenomioza este o afecțiune ginecologică benignă caracterizată prin prezența de țesut en-dometrial ectopic, în grosimea miometrului (glande și stromă endometriale aberante), asociată frecvent cu hiperplazia miometrului (Rokitansky – 1860).
Etiopatogenie. Afecțiunea își are originea în capacitatea metastazantă și invazivă a țesutului endometrial, facilitată de o predispoziție genetică și imunologică a pacientei.
Prevalența adenomiozei este foarte variabilă. 5 – 70% din histerectomiile efectuate pentru diverse afecțiuni prezintă focare de adenomioză. În 70% din cazuri coexistă cu endometrioza și în peste 50% din cazuri cu fibromatoza uterină.

Anamneza trebuie să fie corectă și completă și să identifice factorii de risc pentru apariția adenomiozei. Cei mai frecvent factori de risc identificați sunt multiparitatea, antecedente de avorturi și endometrioza pelvină. Prevalența s-a constatat că este mai ridicată la femeile cu un istoric de pierderi recurente de sarcini (38.2%; p < 0.005) și eșec anterior al procedurilor de fertilizare in vitro (34.7%; p < 0.0001). Sunt de luat în considerație și antecedente de naștere prin operație cezariană sau miomectomie, avorturi induse medicamentos sau chiuretajele uterine efectuate postabortum sau postpartum.
Există o relație strânsă între adenomioză și endometrioză. De fiecare dată când avem cazuri de endometrioză profundă, endometrioză ovariană, trebuie să ne gândim că este foarte probabil să existe leziuni de adenomioză. Așa cum a fost prezentat la Congresul Mondial de Endometrioză de la Paris (2019) este evident că asocierea adenomioză – endometrioză determină o scădere a ratei de sarcină și o incidență a avortului mult mai crescută. Sunt cunoscute în prezent modificările ecografice care sunt foarte sugestive pentru adenomioză, dar din nefericire cred în continuare că adenomioza este subevaluată.
În aproximativ 1/3 din cazuri adenomioza poate fi asimptomatică.
În cazul formelor simptomatice cel mai frecvent simptom este meno-metroragia (50%), urmată de dismenoree (30%) și metroragia (20%). Dispareunia și infertilitatea sunt frecvent constatate.
Meno-metroragia
Cu toate că este dificil de demonstrat originea sângerării uterine anormale în cazul adenomiozei, clasificarea PALM-COEIN (polip (P), adenomioză (A), leiomiom (L), malignitate sau hiperplazie endometrială (M) și independente de anomalii structurale, respectiv coagulopatii (C), disfuncții ovulatorii (O), disfuncții endometriale (E) și cauze iatrogene (I); o clasă separată cuprinde entitățile neclasificate (N)) a inclus adenomioza ca o cauză meno-metroragiilor la femeile aflate la vârstă reproductivă.
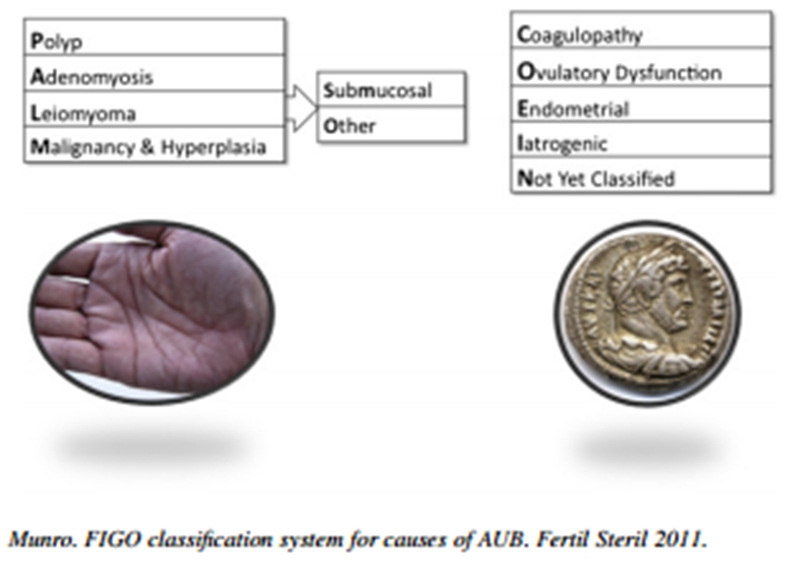
Clasificarea hemoragiilor uterine după clasificare FIGO.
Pe studiile anatomo-patologice efectuate pe utere posthisterectomie la paciente cu sângerări uterine, prevalența adenomiozei a fost de 34,3%–49%.
În absența patologiei concomitente, adenomioza a determinat meno-metroragii la 27%–65% dintre pacienți. Meno-metroragiile pot fi determinate de volumul uterin mult crescut, vascularizația crescută, contracțiile uterine neregulate și producția crescută de estrogeni și prostaglandine. Levgur et al. a descoperit ca nu există o corelație între numărul focarelor adenomiotice și severitatea sângerărilor uterine, și că sângerarea menstruală abundentă este corelată cu adâncimea penetrării focarelor de adenomioză.
Dismenoreea
Problema dismenoreei și durerea pelvină nu este bine înțeleasă încă la femeile cu adenomioză, dar prostaglandinele pot juca un rol important. În contrast cu endometrioza profundă, prezența fibrelor nervoase ca explicație posibilă pentru durere a fost descrisă în adenomioză. Prezența fibrelor nervoase în adenomioza uterină este încă o temă de dezbatere.
La pacientele cu adenomioză, hiperperistaltismul uterin și nivelurile crescute ale expresiei receptorilor de oxitocină pot să contribuie la severitatea dismenoreei.
Pacientele cu adenomioză asociată cu fibromatoza semnalează cicluri menstruale mai lungi, dismenoree mai severă, dureri pelvine fără legătură cu ciclul menstrual mai accentuate, astenie mai accentuată comparativ cu pacientele care au numai fibromatoză uterină.
Infertilitatea
Miometrul este compus din două structuri: miometrul exterior și cel interior, numit și strat endometrial sau zonă joncțională (ZJ). ZJ se aseamănă mai mult cu endometrul și suferă schimbări dependente de ciclu, este de origine mulleriană, în timp ce miometrul exterior este de origine mezenchimală, non-mulleriană.
Așa cum adenomioza poate fi prezentă sub diverse forme și în diverse localizări și poate avea dimensiuni variate, o descriere clară a acestor leziuni în raportarea rezultatelor este obligatorie. Este neclar dacă leziunile localizate în miometrul interior vor avea același impact asupra implantării și fertilității ca leziunile localizate în miometrul exterior. Poate fi considerată hiperplazia de zonă joncțională drept patologie și dacă da, ce nivel cutoff de grosime a ZJ este relevant? În plus față de această heterogenitate de fenotipuri ale adenomiozei și lipsa unei descrieri adecvate a leziunilor, se constată folosirea de diverse protocoale de stimulare ovariană, de unde apare o foarte mare variabilitate în privința ratelor de sarcini raportate în caz de fertilizare in vitro. Rezultatele raportate și înțelegerea adenomiozei sunt influențate de lipsa unei terminologii unitare sau consens asupra clasificării leziunilor.
În două meta-analize recente, adenomioza a fost asociată unei scăderi cu 30% în apariția sarcinii. Folosirea unui protocol lung cu agoniști de Gn-Rh în stimulare ovariană aduce beneficii pacientelor care beneficiază de tehnici de reproducere umană asistată.
Pe baza ultrasonografiei transvaginale bidimensionale (EEV), trăsăturile considerate a fi asociate cu adenomioza sunt, după cum urmează: a) Uter mărit de volum cu asimetrie de grosime a pereților uterine (de exemplu, peretele anterior mai gros decât peretele posterior sau invers), fără legătură cu o posibilă prezență a unui nodul fibromatos; b) Chisturi intramiometriale; c) Insule hiperecogene intramiometriale; d) Umbre liniare fine (“în eventai”) determinate de modificările de structură intramiometrială; e) Striații liniare care pleacă de la nivelul zonei joncționale; f) Vascularizație intralezională evidențiată prin examen Doppler; g) Zonă joncțională neregulată; h) Zonă joncțională întreruptă. (1)

Identificarea a cel puțin trei semne ecografice din cele opt descrise este sugestivă pentru diagnosticul de adenomioză. Sensibilitatea, specificitatea și acuratețea diagnosticului ecografic endovaginal pe baza semnelor descrise variază între 80–86%, 50–96% și respectiv 68–86%. Forma difuză de adenomioză este dificil de diferențiat de fibromatoza uterină mai ales în cazul existenței unor fibroame de dimensiuni reduse.
Prin asocierea “question-mark sign” cu cele opt criterii ecografice desemnate pentru diagnosticul adenomiozei, sensibilitatea, specificitatea, valoarea predictivă pozitivă și valoarea predictive negative ajung la 92%, 88%, 88% și respective la 92%. (2)
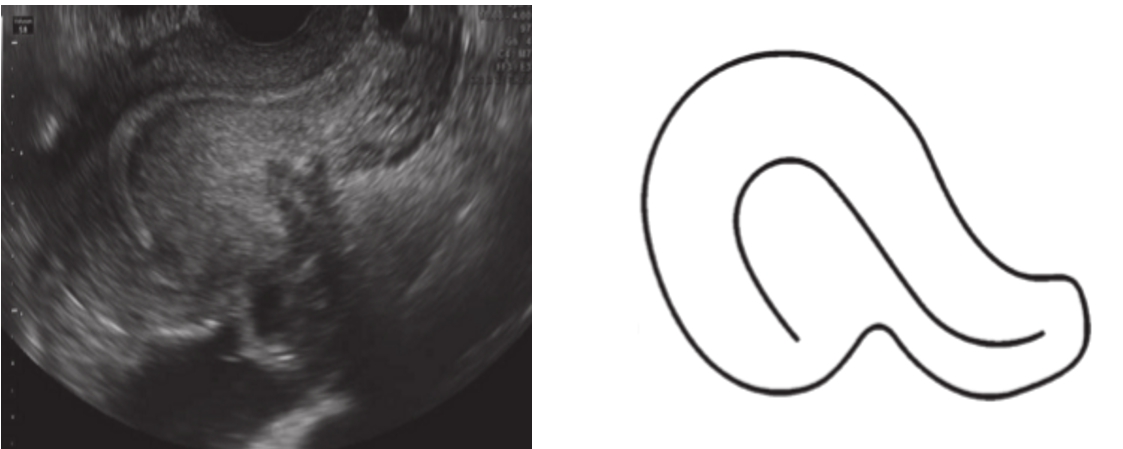
Di Donato Question mark
Orice semn ecografic din cele amintite scade rata de sarcini prin fertilizare in-vitro. Cu cât găsim mai multe semne ecografice cu atât rata de sarcină obținută in-vitro este mai scăzută. În unele studii statistice se afirmă că dacă există doar 3 semne dintre cele enumerate, posibilitatea existenței adenomiozei este foarte mare. Există încă multe capcane privind clasificarea adenomiozei și există anumite etape pe care trebuie să le urmărim pentru susținerea diagnosticului de adenomioză. (3)
Trebuie precizată localizarea, dacă este o adenomioză focală sau difuză sau dacă este un adenomiom, dacă există leziuni chistice sau nu, care strat al miometrului este afectat, gradul de extensie care trebuie să fie cuantificat. Folosind ecografie 2D trebuie să facem distincția între adeomioză difuză sau focală sau adenomioame și în funcție de leziunile pe care le găsim și le descriem se poate stabili un scor și în acest fel putem aprecia mult mai exact rezultatele FIV pe care le obținem.
Ecografia 3D oferă multiple avantaje care să precizeze forma de adenomioză și mai ales se poate face o analiză a modificărilor zonei joncționale. Zona joncțională apare ca un halou hipoecoic în jurul endometrului. A fost dovedit că o zonă joncțională ≥ 8 mm), sau neomogenă (diferența dintre grosimea maximă și cea minima mai mare de 4 mm) sugerează diagnosticul de adenomioză. Examinarea Doppler a leziunilor miometriale este necesar să fie utilizată.(4,5)
REZONANȚA MAGNETICĂ NUCLEARĂ (RMN)
Deși EEV este prima opțiune de imagistică în diagnosticarea adenomiozei, RMN poate contribui cu informații utile și crește performanța de diagnostic în cazurile dificile, spre exemplu în cazul coexistenței altor leziuni de tipul fibroamelor.
Apariția RMN-ului a revoluționat imagistica pelviană la femei. Tehnica este cea mai fiabilă modalitate imagistică pentru evaluarea patologiei uterine. Este mai puțin dependentă de operator și poate oferi imagini standard și reproductibile de la o examinare la alta. RMN poate defini atât anatomia internă normală a uterului, cât și monitoriza diverse schimbări fiziologice. Numeroase studii au descris datele RMN și au evaluat capacitatea de diagnostic a RMN-ului în evaluarea pacientelor cu adenomioză, precum și secvențele optime utile unei astfel de evaluări.
Imaginile care sugerează invazia endometrială și neregularitățile din zona joncțională, observate la RMN, sunt utilizate în mod obișnuit pentru diagnosticarea adenomiozei, dar sunt
preferabile criteriile obiective. S-au identificat trei parametri obiectivi pentru diagnosticul RMN al adenomiozei:
1) îngroșarea ZJ de cel puțin 8-12 mm;
2) raportul grosime maximă a ZJ/grosimea totală a miometrului peste 40% și
3) diferența dintre grosimea maximă și cea minimă din zona joncțiunii (JZmax-JZmin = JZ dif) mai mare de 5mm.
Deși primele două criterii au fost criticate din cauza modificării grosimii ZJ in funcție de starea hormonală și a ciclului menstrual, a treia pare a fi mai independentă de starea hormonală, fiind o diferență de două măsurători luate în aceeași fază hormonală (6).
Imagistica prin RMN este o modalitate precisă, neinvazivă pentru diagnosticarea adenomi- ozei cu o specificitate (85% -95%) și o sensibilitate ridicată (67% -99%).
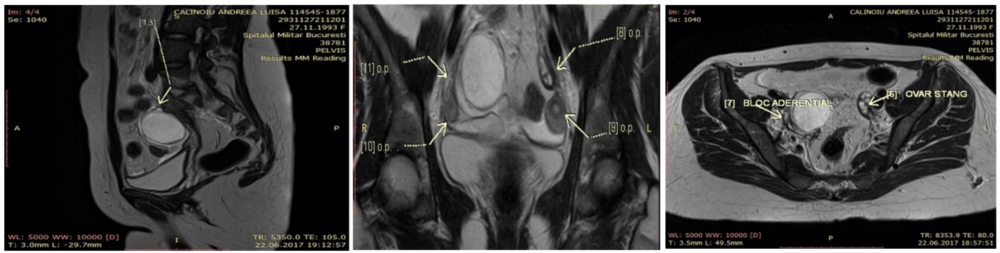
RMN la un caz cu adenomioză. Imagini T2 – (a) plan coronal și (b) plan sagital.
Focarele de adenomioză apar evident ca zone rău delimitate și cu semnal acăzut. Chisturile apar ca zone hiperecogene care corespund cu endometrul ectopic. În zona anexei stângi se observă hidrosalpinx (săgeata albă).
HISTEROSCOPIA
Permite evaluarea exactă a endometrului și poate evidenția leziuni minime endometriale (hipervascularizație mai ales în condițiile în care cavitatea uterină nu este complet destinsă, aspectul de căpșună al mucoasei endometriale, mici orificii de deschidere a chisturilor de adenomioză prin care se poate exteriorize sânge închis la culoare, chisturi hemoragice submucose) care pot fi sugestive pentru diagnosticul de adenomioză. La EEV se pot identifica chisturi submucoase care la histeroscopie se pot identifica ca o deformare a mucoasei.
Datele disponibile privind aspectul histeroscopic al adenomiozei demonstrează o distribuție vasculară neregulată la nivelul endometrului, la mai mult de jumătate dintre paciente. Prin analiza morfologică a endometrului, s-a demonstrat că suprafața medie, suprafața totală și numărul total de capilare cresc în grupul pacientelor cu adenomioză atît în faza proliferativă, cît și în cea secretorie. Suprafața totală a capilarelor pe mm2 a crescut semnificativ de 11,6 ori comparativ cu cea a grupului martor în faza proliferativă. Aceste constatări susțin concluzia că endometrul este anormal din punct de vedere funcțional la pacientele cu adenomioză.
În plus față de vizualizarea directă a cavității uterine, abordarea histeroscopică oferă posibilitatea de a obține specimene histologice sub control vizual, permițând obținerea unor informații mai exacte și realizarea unor corelații între imagini și histopatologie. În timpul histeroscopiei, biopsiile endometrului și ale miometrului pot fi obținute fie prin tehnică mecanică, fie prin rezecția cu ansa electrică (7).
LAPAROSCOPIA
Laparoscopia nu este recunoscută ca o metodă de diagnostic al adenomiozei deoarece leziunile rar afectează suprafața externă a uterului. Se pot constata la unele cazuri deformarea suprafeței uterine în caz de adenomioame sau chisturi adenomiozice. În momentul verificîării trompelor uterine cu albastru de metilen se pot constata uneori colorații albastre datorită penetrării prin leziunile adenomiozice până la nivelul seroasei.
Este evident că tratamentul chirurgical și tratamentul cu agoniști de gonadotropine cresc rata de sarcini și în special utilizarea protocolului lung de stimulare ovariană pare să fie benefic în cazul fertilizării in vitro. În legătură cu utilizarea protocolului lung cu agoniști sau a protocolului scurt cu antagoniști – există lucrări care precizează superioritatea protocoalelor lungi cu agoniști, rata de sarcini fiind statistic semnificativ crescută. Există posibilitatea de a utiliza agoniști după 2-3 luni de administrare de gonadotropine în cadrul unui protocol scurt prin care se obțin embrioni care sunt crioconservați. Se face ulterior transferul de embrion dezghețat cu tratament adecvat pentru susținerea fazei luteale (8). În concluzie, terapia hormonală cu agoniști de gonadotropine pentru obținerea de ovocite sau înainte de transfer de embrioni decongelați merită utilizate în cazurile cu adenomioză, în cazurile simptomatice cu adenomioză și mai ales în cazurile cu eșec repetat de implantare.
Este evident că adenomioza este subevaluată și are efecte defavorabile asupra rezultatelor fertilizării in-vitro. Adenomioza reduce rata de sarcini, reduce rata de nașteri și crește rata de avort spontan și protocoalele lungi cu agoniști sunt evident cu rezultate mult mai bune. Heterogenitatea rezultatelor este foarte mare pentru că există în continuare deficiențe legate de clasificarea adenomiozei și de posibilitățile de a compara exact anumite loturi care au sau nu adenomioză în diferitele forme, pentru că așa cum cunoaștem cu toții adenomioza este o boală cât se poate de heterogenă. Doresc să reamintesc că adenomioza determină diferite complicații, nu numai în sarcina timpurie dar și în sarcina avansată – acestea sunt în special legate de placenta praevia accretizată și toate modificările care pot să existe din acest punct de vedere. De asemenea doresc să precizez că endometrioza reprezintă o problemă de sănătate publică care necesită diagnosticul precoce și tratamentul corect în centre specializate. Costurile diagnosticului și tratamentului unei paciente cu adenomioză și endometrioză diagnosticate în stadii tardive sunt tot atât de mari, de multe ori ca și costurile pacientului cu boli cronice.
- Van den Bosch T. al. Terms, definitions and measurements to describe sonographic features of myometrium and uterine masses: a consensus opinion from the Morphological Uterus Sonographic Assessment (MUSA)group. Ultrasound Obstet Gynecol. 2015 Sep;46(3):284-98.
- Di Donato N, Bertoldo V, Montanari G, et.al. Question mark form of uterus: a simple sonographic sign associated with the presence of adenomyosis. Ultrasound Obstet Gynecol 2015; 46: 126–
- Andres MP, Borrelli GM, Ribeiro J, et.al.Transvaginal ultrasound for the diagnosis of adenomyosis: systematic review and meta-analysis. J Minim Invasive Gynecol 2018; 25:257-64.
- Exacoustos C, Manganaro L, Zupi E. Imaging for the evaluation of endometriosis and adenomyosis. Best Pract Res Clin Obstet Gynaecol 2014; 28: 655-681.
- Sakhel K, Abuhamad A. Sonography of adenomyosis. J Ultras. Med 2012; 31: 805-808.
- Dueholm M, Lundorf E. Transvaginal ultrasound or MRI for diagnosis of adenomyosis. Curr Opin Obset Gynecol 2007; 19:505–
- GkrozouF, Vatopoulou A, Skentou C, Paschopoulos Diagnosis and Treatment of Adenomyosis with Office Hysteroscopy-A Narrative Review of Literature. Diagnostics (Basel). 2023 Jun 27;13(13):2182.
- Vercellini P, Consonni D, Dridi D, Bracco B, Frattaruolo MP, Somigliana E. Uterine adenomyosis and in vitro fertilization outcome: a systematic review and meta-analysis. Hum Reprod 2014; 29:964
 Prof. Univ. Emerit Dr. Mircea Onofriescu
Prof. Univ. Emerit Dr. Mircea Onofriescu