Arterele carotide reprezintă o pereche de vase vitale ce își au originea la nivelul crosei aortice și trunchiului brahiocefalic, jucând un rol esențial în menținerea perfuziei cerebrale și în sănătatea cardiovasculară generală. Aceste artere sunt printre cele mai importante vase de sânge responsabile pentru furnizarea de sânge oxigenat către creier. Ateroscleroza reprezintă un proces sistemic ce progresează lent, odată cu înaintarea în vârstă și este caracterizat prin acumularea unor depozite de grăsimi, colesterol, calciu, țesut fibros și resturi celulare la nivelul peretelui arterial. Ateroscleroza carotidiană se definește prin îngustarea lumenului arterelor carotide prin depunerea plăcilor de aterom și reprezintă principala patologie a arterelor carotide.

Afectarea carotidiană se prezintă inițial prin creșterea grosimii intimă-media (>1 mm grosime), evoluează la placă carotidiană (1,5 mm până la <50% lumen)și în final la stenoză carotidiană (≥50% sau mai mult stenoză luminală)[1].
Cel mai mare studiu sistematic despre prevalența afectării carotidiane, publicat de Song et al în The Lancet Global Health în 2020, a raportat că la persoanele cu vârsta cuprinsă între 30 și 79 de ani din întreaga lume, prevalența creșterii grosimii intima-media carotidiene este estimată la 27,6% (aproximativ 1,1 miliarde de cazuri), prevalența plăcilor de aterom carotidiene a fost de 21,1% (aproximativ 816 milioane de cazuri), iar prevalența stenozei carotidiene a fost de 1,5% (aproximativ 58 milioane de cazuri)[2].
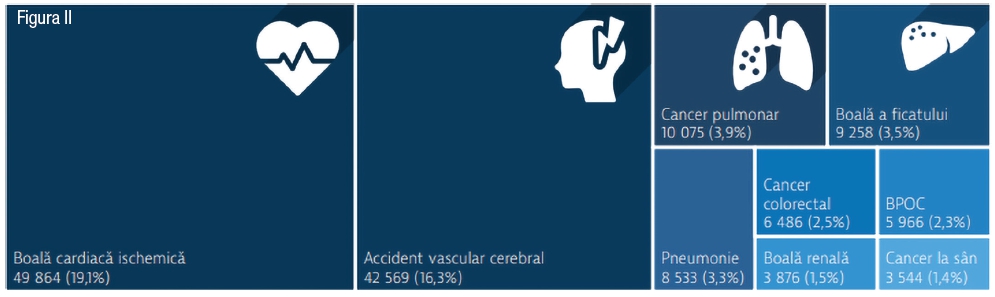
La nivel mondial accidentele vasculare cerebrale reprezintă cauza secundară de deces la nivelul adulților (figura 1). În România conform ultimelor date furnizate de Comisia Europeană, AVC este responsabil de peste 16% din decesele înregistrate în 2020 (figura 2)[3].
Factorii de risc ce potențează riscul de progresie rapidă a aterosclerozei carotidiene sunt:
- Hipertensiune arterială: presiunea crescută pe care trebuie să o suporte vasele de sânge le face să își slăbească rezistența și să devină mai vulnerabile
- Fumatul: nicotina are un efect iritant asupra pereților arterelor, ceea ce favorizează apariția microleziunilor; crește frecvența cardiacă și favorizează hipertensiunea arterială;
- Diabetul: reduce abilitatea organismului de a procesa în mod eficient lipidele, ceea ce crește riscul de hipertensiune arterială și ateroscleroză
- Dislipidemia: o concentrație crescută de nonHDL-colesterol și trigliceride este un factor favorizant al depunerii plăcilor de aterom;
- Istoricul familial: riscul de ateroscleroză carotidiană este mai mare la persoanele cu un istoric familial de ateroscleroză sau boală coronariană;
- Vârsta: arterele devin mai puțin flexibile și mai predispuse la apariția de leziuni
- Obezitatea: crește riscul de hipertensiune arterială, ateroscleroză și diabet;
- Apneea de somn: poate cauza hipertensiune arterială și poate crește riscul de producere a accidentului vascular cerebral
- Sedentarismul

Ateroscleroza carotidiană poate să fie ințial asimptomatică, primele semne ale bolii sunt de cele mai multe ori apariția unui episod de AIT (atac ischemic tranzitor) sau de AVC (accident vascular cerebral). Principalele simptome care alertează medicul sunt:
- Slăbiciune bruscă a unui braț sau picior pe o parte a corpului
- Paralizia bruscă a unui braț sau picior pe o parte a corpului
- Pierderea coordonării sau a mișcării
- Confuzie, scăderea capacității de concentrare, amețeli, leșin sau dureri de cap
- Parestezii sau pierderea senzației la nivelul feței, a unui braț sau picior
- Pierderea temporară a vederii sau vedere încețoșată
- Incapacitatea de a vorbi clar sau vorbire neclară
AIT reprezintă un episod de difuncție focală cerebrală, retiniană sau medulară cu o durată < 24 de ore, care este de origine netraumatică. Crescendo AIT se referă la AIT-uri multiple într-o perioadă scurtă de timp, definite ca fiind mai mult de două AIT-uri în 24 de ore sau cel puțin trei evenimente într-o săptămână, cu recuperare completă între ele. AVC repezintă un deficit neurologic focal (mai degrabă decât global) cu debut brusc, cu simptome care durează > 24 de ore (sau care provoacă decesul în < 24 de ore), care este de natură non-traumatică. AVC în evoluție se referă la un deficit neurologic fluctuant (fără recuperare completă), sau la o înrăutățire progresivă a deficitului neurologic pe parcursul a 24 de ore[4].
Examenul clinic orientează medicul cardiolog către un diagnostic rapid și la identificarea pacienților aflați la risc. Presupune auscultația pentru identificarea unui suflu specific la nivelul carotidelor. La pacienții cu o îngustare luminală a arterei carotide de peste 2 mm, suflul carotidian este prezent în 70% până la 80% din cazuri [5].
Investigațiile menite să contribuie la identificarea aterosclerozei carotidiene sunt (figura 3):
- Ecografie doppler artere carotide (Doppler carotidian) – metodă de diagnostic non-invazivă, utilizează ultrasunete pentru a crea imagini ale fluxului sanguin carotidian. Aceasta este o metodă rapidă pe care medicul cardiolog o poate efectua în cabinetul medical.
- Angiografia carotidiană este o procedură prin care un agent de contrast este injectat în arterele carotide, apoi sunt realizate radiografii ce permit stabilirea zonei blocajului parțial, la nivelul arterei carotide interne sau externe.
- Imagistica prin rezonanță magnetică (IRM) și tomografia computerizată (CT): pot oferi imagini detaliate ale arterelor carotide și pot fi utilizate pentru evaluarea plăcilor aterosclerotice și a gradului de stenoză.
- Angiografia cerebrală – metodă suplimentară de diagnostic, utilizată în cazul în care se dorește evaluarea stării vaselor mici de la nivelul creierului.

Managmenetul ateromatozei carotidiene
Endarterectomia carotidiană (CEA) este o intervenție chirurgicală vasculară care elimină placa de aterom emboligenă din artera carotidă și reface vascularizația cerebrală. Este o intervenție chirurgicală profilactică ce are rolul de a preîntâmpina alte evenimente neurologice. Ea nu influențează cursul evenimentelor neurologice aflate în desfășurare
Indicațiile endarterectomiei carotidiene (CEA)
Sunt luate în considerare două grupe de pacienți: simptomatici care au o placă ateromatoasă activă, emboligenă la bifurcația carotidei și care dezvoltă atacuri ischemice tranzitorii (AIT) sau deficite neurologice reversibile și pacienți asimptomatici care au de asemenea o leziune la nivelul bifurcației carotidiene, dar fără evenimente neurologice recente care să poată fi puse în legătură cu aceste leziuni. În ceea ce privește prima categorie – pacienți simptomatici (figura 4) cu o leziune stenozantă a arterei carotide comune la bifurcație > 70% în teritoriul corespondent suferinței, indicația de endarterectomie carotidiană este certă (Clasa I, B)[6].
Acestă indicație este susținută de două studii clinice mari considerate clasice: North American Symptomatic Endarterectomy Trial (NASCET) și European Carotid Surgery Trial (ECST), amândouă comparând rezultatele endarterectomiei chirurgicale cu rezultatele tratamentului medical. Datele acestor trialuri, împreună cu studiul Veteran’s affairs trial, au fost reunite într-o metaanaliză de Rothwell et al.
Aceasta a arătat:
- beneficiu cert în ceea ce privește mortalitatea și accidentul vascular cerebral la pacienții simptomatici cu stenoză peste 70%;
- beneficiu cert, dar mai puțin important în ceea ce privește mortalitatea și accidentul vascular cerebral la pacienții simptomatici cu stenoze între 50%- 69%;
- endarterectomia carotidiană nu prezintă beneficiu la pacienții simptomatici cu stenoze între 30%-49% sau cu stenoze preocluzive;
- endarterectomia carotidiană face rău la pacienții simptomatici cu stenoze mai largi de 30%.
În ceea ce privește a doua categorie de pacienți – asimptomatici (figura 5), indicațiile sunt mai puțin susținute de studiile clinice. Studiul ACAS (Asymptomatic Carotid Artery Stenosis) a arătat o reducere a incidenței accidentului vascular cerebral la pacienții cu endarterectomie de arteră carotidă comparativ cu cei tratați medical. Studiul ACST, care a înrolat pacienți asimptomatici cu stenoze carotidiene mai mari de 60%, a arătat un beneficu mai mare în ceea ce privește mortalitatea și incidența accidentului vascular cerebral la pacienții supuși endarterectomiei carotidiene comparativ cu cei tratați medical. Aceste rezultate sunt mai evidente la pacienții tineri și mai estompate la cei peste 75 de ani. Momentul operator optim pentru endarterectomia carotidiană la pacienții simptomatici este la aproximativ 2 săptămâni de la ultimul eveniment neurologic. La pacienții cu accident vascular în evoluție, în primele 24 de ore endarterectomia carotidiană (CEA) are rezultate incerte[6].
Pacienții cu boală carotidiană, candidați pentru endarterectomie carotidiană au o incidență crescută a bolii coronariene. Se consideră că 26% dintre acești pacienți suferă de boala coronariană care necesită revascularizare miocardică intervențională sau chirurgicală. Totuși, rata infarctului postoperator este de numai 2,2%. Interesant este că până la 16% dintre pacienții operați suferă o injurie miocardică subclinică manifestată prin nivele crescute de troponină.
Toți pacienții operați cu endarterectomie carotidiană necesită tratament postoperator cu aspirină 75-325 mg/zi[5]. Nu există dovezi concludente asupra necesității administrării unor antiagregente mai puternice. Alternativa intervențională, de a rezolva stenoza carotidiană simptomatică prin angioplastie cu stent (CAS) s-a dovedit a produce rezultate inferioare endarterectomiei carotidiene (CEA). Studiul EVA – 3S a demonstrat rezultate superioare ale operației chirurgicale în ultimii 10 ani. Alte studii: SAPPHIRE, CREST, ICSS, ACT-1 si SPACE au arătat rezultate la limită comparabile, dar cu anumite diferențe. Incidența mai mare a accidentului vascular cerebral periprocedural pentru CAS și a infarctului acut de miocard pentru CEA. În consecință, putem afirma superioritatea endarterectomiei chirurgicale (CEA) comparativ cu angioplastia intervențională cu stent la pacienții cu stenoză carotidiană simptomatică fără comorbidități prohibitive pentru operație și mai în vârstă de 70 de ani.
Această patologie aparține unei echipe multidisciplinare – cardiolog și/sau neurolog, chirurg cardiovascular, diagnosticul fiind unul de echipă, ca și urmărirea pacientului.
Gold standardul pentru urmărirea pacientului îl reprezintă ecografia Doppler vasculară a arterelor carotide urmată de angiografia CT și angiografia invazivă carotidiană care se poate solda cu implantarea de dispozitive (stent, acolo unde leziunea o impune). Totodată este foarte importantă examinarea arterelor carotide din punct de vedere ecografic carotidian a pacienților cu dislipidemie severă.
Bibliografie
- “Epidemiology of atherosclerotic carotid artery disease” , 2021, Shernaz Dossabhoy, Shipra Arya, ttps://doi.org/10.1053/j.semvascsurg.2021.02.013.
- “Global and regional prevalence, burden, and risk factors for carotid atherosclerosis: a systematic review, meta-analysis, and modelling study.”, 2020, Peige Song, Zhe Fang, Hanyu Wang, Yutong Cai, Kazem Rahimi, Yajie Zhu, F Gerald R Fowkes, Freya J I Fowkes, Igor Rudan, https://doi.org/10.1016/S2214-109X(20)30117-0.
Profilul de țară din 2021 în ceea ce privește sănătatea – State of Health in the EU · România – https://health.ec.europa.eu/system/files/2022-01/2021_chp_romania_romanian.pdf - European Society for Vascular Surgery (ESVS) 2023 Clinical Practice Guidelines on the Management of Atherosclerotic Carotid and Vertebral Artery Disease
- Grotta JC. Clinical practice. Carotid stenosis. N Engl J Med. 2013 Sep 19;369(12):1143-50. doi: 10.1056/NEJMcp1214999. PMID: 24047063.
- The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology (ESC) and of the European Society for Vascular Surgery (ESVS), March 2018, https://doi.org/10.1093/eurheartj/ehx095
 Șef lucrări Dr. Alice Munteanu
Șef lucrări Dr. Alice Munteanu
