Tulburările acute ale concentrației sodiului plasmatic, hiponatremia sau hipernatremia, sunt frecvent întâlnite la pacienții din terapie intensivă (TI) și se asociază cu efecte funcţionale negative, la nivel cerebral, cardiac, muscular, metabolic, etc, consecutive în special variaţiilor osmolarităţii plasmatice.
Sodiul, principalul cation din spaţiul extracelular are rol major în menţinerea volumului intravascular și a osmolaritatii plasmatice precum și în desfășurarea proceselor biochimice și bioelectrice la nivel celular. În mod normal sodiul plasmatic este menţinut într-un interval fiziologic îngust, între 135-145mmol/l în ciuda variațiilor mari ale aportului zilnic de sodiu și apă, prin intervenţia osmoreceptorilor, a hormonului antidiuretic (ADH), cu participarea hipotalamusului și a rinichilor. Aportul normal de sodiu trebuie să fie de 2,3 g (100 mmol) pe zi iar ingestia zilnică a unei cantităţi de apă de 2–2,5 L este suficientă pentru excreția eficientă a substanțelor dizolvate. Ca urmare, raportul mediu sodiu-apă al unui adult sănătos este de aproximativ 40-50 mmol pe litru de apă.
Disnatremia poate fi prezentă la admisia în TI sau se instalează pe durata internării în TI, incidenţa raportată în diverse studii variind între 4% şi 26%, cauzele fiind multifactoriale iar impactul asupra prognosticului pacientului este semnificativ datorită modificărilor osmolarității plasmatice și a variaţiilor de volum intracelular și extracelular pe care le antrenează variaţiile sodiului seric. Datele din literatură arată că mortalitatea la pacientul critic cu disnatremie prezentă la internare cât și la cea dezvoltată în cursul terapiei, este mai mare decât la pacientul cu sodiul plasmatic normal(1,2,3).
Într-un studiu din 2013, Sakr arată că există o corelaţie între fluctuaţiile sodiului (>6mmol/l/zi) și mortalitate chiar atunci când sodiul variază în cadrul limitelor normale(4).
Un studiu recent din 2020, pe un lot de 59.000 de bolnavi, susţine că hipernatremia la externare are influenţă asupra mortalităţii pe termen lung, astfel mortalitatea la 1 an la pacienţii cu sodiu între 143 și 148 mmol/l la externare a fost de aproape 50% faţă de pacienţii cu sodiu normal la externare la care mortalitatea a fost de 17%, dar concluzionează că hipernatremia poate fi doar martorul unei evoluţii nefavorabile al unei patologii de baza, fară să fie direct incriminată drept cauză a decesului(5).
Analizele publicate arată că la admisie pacienții pot prezenta hipo sau hipernatremie în proporții variabile, dar pe parcursul șederii în TI crește incidenţa hipernatremiei. Hipernatremia la admisie este raportată în procent de 10% iar pe durata spitalizării în TI incidenţa acesteia crește la 27%. Este descrisă hipernatremia dobândită în terapie intensivă, o creștere a Na plasmatic peste 145mmol/l la 48 de ore de la internare, atât la pacietul critic cu patologie medicală (cu o incidenta de 25% ) dar și chirurgicală (la 10% dintre pacienţi), iar la pacienţii cu sepsis și soc septic hipernatremia se inregistrează la jumatate dintre pacienţi în cursul resuscitarii volemice.(6)Hipernatremia dobântită în spital (HNaDS), (hospital-acquired hypernatremia) crește morbiditatea, durata de spitalizare, necesarul de terapie de substituţie renală, precum și mortalitatea pacientului critic cu 14-48%(7). Pornind de la aceste date medicale, mulţi autori emit observaţia că hipernatrenemia dezvoltată în cursul internării în TI ar fi o iatrogenie și un indicator al managementului indacvat, echivalând cu un standard scăzut al serviicilor medicale aplicate pacientului critic(2,6).
Problema care se dezbate în legatură cu hipernatremia instalată în TI este dacă tratăm sau tolerăm o hipernatremie moderată la pacientul critic. Unii practicieni optează pentru o atitudine permisivă a hipernatremiei moderate pentru a evita administrarea de fluide hipotone și expandarea apei extracelulare, ceea ce ar duce la apariţia edemelor, la dificultaţi de sevrare de ventilator, etc. Alţi clinicieni sunt adepţii unei terapii de corectare a hipernatremiei moderate dobândite în spital, de menținere a normonatremiei prin administrarea de fluide și corecţia deficitului de apă, pentru a evita efectele adverse ale hipernatremiei de tipul hiperormolaritarităţii, comei, rabdomiolizei, scăderii contractilităţii cardiace sau de afectare a metabolismului glucozei(8,9).
Cauze de hipernatremie la pacientul critic
Hipernatremia dobândită în TI poate fi de tip hipovolemic, prin pierdere de fluide cu un conţinut redus de sodiu, sau cu volum extracelular normal prin pierderea de apă, sau hipervolemică, în general determinată de resuscitarea volemică agresivă în stări de hipovolemie absolută sau relativă.
Hiponatremia cu volum extraceular scăzut
- Pacientul intubat, ventilat mecanic, sedat sau în comă de diverse cauze, este în imposibiitatea de a-și regla aportul de apă, fiind incapabil de a răspunde la senzația de sete. Acesta poate asocia pierdere de fluide hipotone sau pierdere de apă liberă prin perspiraţie insensibilă, febră, ventilație mecanică, etc.
- Pierderea de fluide prin vărsături, diaree, fistule digestive, drenaje, urină, prin epurarea extrarenală pot fi uneori excesive, generând tulburări electrolitice și acidobazice complexe, printre care și hipernatremia hipovolemică.
- Pierderea de apă prin urină în diabetul insipid de cauză centrală sau renală conduce la hipernatremie și hiperosmolaritate. Acest sindrom apare în contextul unei deteriorari cerebrale severe (de exemplu în moartea cerebrală) sau în afecţiuni renale
Trebuie facută observaţia că, deși bilanţul hidric se monitorizează atent la pacientul critic din punct de vedere cantitativ, conţinutul de sodiu precum și de alţi electroliţi, este dificil de cuantificat. Pierderile de apă pură prin perspiraţie insensibilă, prin ventilaţie, febră, sau pierderile de fluide prin transpiraţie excesivă sunt greu de estimat, ceea ce explică dificultățile în prevenirea hipernatremiei și corecţia acesteia. Pentru o evaluare completă se impune cercetarea eliminărilor urinare și a osmolarităţii urinare.
În cazul în care hiperatremia hipovolemică se instalează prin pierderi de fluide digestive, renale sau cutanate în cadrul unor procese patologice, de exemplu diabetul insipid (DI), fistule digestive cu debit mare, diureză osmotică etc, se recomandă corecția lentă (scăderea Na plasmatic cu 0,5-1mmol/oră) a hipernatremiei prin compensarea deficitului hidric cu fluide hipotone şi tratament cauzal (de exemplu administrarea de hormon antidiuretic) .
Hipernatremia cu volum extracelular crescut consecutivă resuscitării volemice
Soluţiile de repleţie volemică au un conţinut variabil de sodiu, sunt soluții izotone sau hipertone (ser fiziologic NaCl 0,9%, ser hiperton, 7,4%, Ringer lactat, PlasmaLyte, etc) sau soluţii coloidale preparate în soluţii saline izotone de ser fiziologic sau în soluții balansate. În resuscitarea volemică se folosesc uneori cantități mari de 3000-10000ml/zi soluții cristaloide. De asemenea, soluțiile cristaloide izotone se folosesc zilnic ca soluţii de menţinere sau de înlocuire a fluidelor pierdute. Conținutul ridicat în sodiu al acestor fluide utilizate pentru menținere, înlocuire sau de resuscitare precum şi ca vectori pentru medicația administrată în TI, explică de ce apariția hipernatremiei în secțiile de TI reprezintă una dintre cele mai frecvente tulburări electrolitice la pacientul critic.
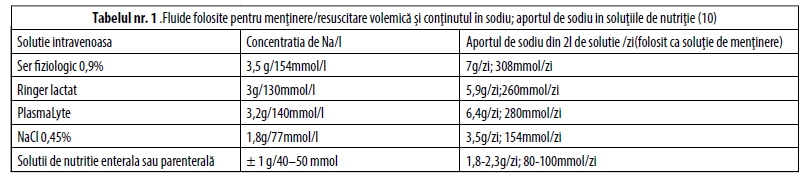
În tabelul nr 1 este redat conţinutul în sodiu a fluidelor folosite pentru optimizarea volmică.
- Resuscitarea volemică a pacientului critic se impune adesea în practica de TI. Pacientul critic cu afecţiuni de etiologii variate- sepsis, șoc septic, pancreatite acute, traumă severă, chirurgia majoră, arsuri severe, etc, prezintă un status inflamator inadecvat, descărcare anormală de mediatori proinflamatori, „furtuna citokinică”, factori care conduc modificări hemodinamice macro și microcirculatorii semnificative. Vasodilataţia, disfuncţia endotelială și creșterea permebilităţii capilare „cellular leakage syndrome”, determină deplasarea apei din vas în interstiţiu și apariţia hipovolemiei, diminuarea presiunii de perfuzie tisulară și hipoxie celulară și mitocondrială, finalitatea fiind disfuncţia multiorganică. Resuscitarea volemică agresivă și optimizarea volemiei sunt absolut necesare în prima fază de terapie a stărilor critice de instabilitate hemodinamică, dar adesea consecinţa terapiei cu fluide este apariţia hipernatremiei și hipercloremiei. În aceasta fază de terapie adesea pacienţii instaleaza hipernatremie cu volum extracelular crescut.
- Un alt mecanism ce contribuie la creșterea sodiului seric la pacientul de TI este utilizarea de soluţiilor de diluţie cu un continut mare de sodiu – în mare parte de ser fiziologic- pentru medicaţia administrată intravenos – antibiotice, catecolamine, corticosteroizi etc. Deseori cantitatea soluţiilor de diluţie putând ajunge și pâna la 1000ml pe zi- respectiv 30% din totalul fluidelor administrate zilnic(10). Datele din literatură arată că soluţiile de menţinere și de înlocuire determină un aport de sodiu semnificativ (5g/zi, 220mmol/zi), mult mai mare decât canitatea de sodiu adusă de terapia de resuscitare volemică, de produșii de sânge sau de soluţiile de nutriţie.
- Terapia de restricţie hidrică aplicată în faza de desescaladare a terapiei de optimizare hemodinamică, strategie care și-a dovedit avantajele aupra prognosticului pacientului critic, reprezintă un factor care conduce adesea și la hipernatremie.
Dileme privind terapia hipernatremiei dobândite in TI
Studii recente demonstrează ca hipernatremia moderată între 146-150mmol/l ar avea o serie de beneficii, iar în ceea ce privește cauzele de hipernatremie la pacienţii critici au aparut ipoteze noi, care nu incriminează administrarea inadecvată de fluide ce conţin sodiu în etiologia acestei disnatremii. Sunt publicate o serie de rapoarte stiinţifice care susţin că la pacientul critic, în special la pacientul septic, creșterea sodiului plasmatic are cauzalitate complexă. Sodiul depozitat în oase, cartilagii, mușchi scheletici reprezintă o sursă importantă de sodiu care se sustrage de la reglarea osmotică, nu este în echilibru cu apa și nu depinde de funcţia renală, iar eliberarea sa în plasma se pare că se face mult mai ușor decât se considera în mod traditional(2,11). Aceste depozite de sodiu din sectorul nonosmotic reprezintă un al treilea sector unde este sechestrat sodiul, de unde poate fi eliberat în special, în condiţiile unui status proinflamator(12). Unii autori au arătat că sodiul este implicat în răspunsul imun și în reacţia organismului la infecţie, mediul hiperton fiind considerat un mediu de apărare al gazdei la infecţie(13). Aşadar în șocul septic dar și în alte stări critice se crează condiţii pentru dezvoltarea unei hipernatremii intrinseci care este independentă de statusul volemic al pacientului(2).
Se poate aprecia că, deși se corelează cu creșterea morbidităţii și mortalităţii, hipernatremia este de fapt un indicator al severităţii șocului septic și nu cauza directă a mortalității. Există un studiu publicat în 2019 referitor la relaţia dintre sepsis și hipernatremie care arată că există o corelaţie între sepsis și creșterea sodiului seric în sensul că hipernatremia prezentă la internare ar putea fi considerată un marker de sepsis(14), majoritatea pacienţilor cu hipernatremie la internare au avut un diagnostic de sepsis de diverse etiologii.
Ca urmare a teoriilor actuale, în practică este dificil de luat o decizie terapeutică în vederea tratării hipernatremiei dobândite în TI, în special a hipernatremiei moderate, între 146-150mmol/l. Clinicienii pendulează între hipernatremia permisivă și menţinerea eunatremiei La pacientul critic sunt multiple dovezi că bilanţul hidric pozitiv asociază multiple efecte negative – “fluid accumulation syndrome” (FAS)(15) – edemul pulmonar, dependenţa de ventilator, anemia și coagulopatia de diluţie, riscul crescut de infecţii, etc și că aplicarea unor politici de deresuscitare precoce, iniţiate după resuscitarea volemică agresivă iniţială, aduc multiple beneficii în prognosticul pacientului critic.
În acest context aplicarea strategiilor de tolerare a hipernatremiei și restricţia aportului de fluide par să fie mai solid argumentate prin studii clinice decât strategiile de nontolerare a hipernatremiei și administrarea liberală de fluide la pacientul critic.
Hipernatremia moderată are și efecte benefice sau doar efecte negative ?
Există teorii care susţin că hipertonicitatea are efete favorabile la nivel pulmonar la pacientul cu ARDS ; astfel într-un studiu din 2021(16) s-a admistrat la 20 pacienți cu ARDS moderat și sever ser hiperton iar sodiu a fost menţinut la valori de 145 -150mmol/l pentru 7 zile. Durata de ventilaţie mecanică și durata de spitalizare au fost mai scurte la pacienții din grupul cu ser hiperton decât la grupul control(8,16).
O relație complexă este stabilită între hipernatremie și trauma craniocerebrală (TCC). Cauzele de hipernatremie în TCC sunt multiple: administrarea de soluții hipertone în scop antiedematos şi de reducere a presiunii intracraniene, pierderea de apă prin poliurie datorată deficitului de ADH, sau prin poliure consecutiv diureticelor și manitolului precum si datorită terapia de restricție hidrică. Hipernatremia moderată 146-150mmol/l poate avea efecte benefice atiedematoase, dar hipernatremia severă>160mmol/l se corelează cu mortalitatea; s-a propus controlul hipernatremiei severe prin hemofiltrarea continuă în trauma craniocerebrală severă(17).
În concluzie, pentru o atitudine terapeutică adecvată în contextul hipernatremiei dezvoltate în TI, este important de cunoscut care este cauza hipernatremiei, care sunt efectele negative ale hipernatremiei si severitatea acesteia. Evaluarea corectă compartimentelor hidrice, a bilanţului hidric, a statusului volemic, utilizarea monitorizării hemodinamice avansate în evaluarea răspunsului la fluide, folosirea ecocardiografiei și a ecografiei pulmoare în vederea optimizarii volemice, iniţierea precoce a terapiilor de supleere renală dar și manipularea adecvată a soluţiilor de umplere volemică, utilizarea soluţiilor de glucoză 5% ca vector pentru medicaţia administrată in TI, ar putea contribui la minimizarea hipernatremiei dobândite în TI.
În cazul hipernatremiei hipovolemice, consecutive pierderilor de fluide se calculează deficitul de apa şi se administreaza soluţii hipotone. Referitor la hipernatremia hipervolemica consecutivă resuscitării volemice agresive, se recomandă tolerarea unei hipernatremii moderate,146-150 mmol/l. Respectarea principului de restricţie hidrică și dezescaladare a resuscitării volemice după faza iniţială de optimizare hemodinamică, chiar cu preţul unei ușoare hipernatremii, s-a dovedit o atitudine care se corelează cu îmbunătăţirea prognosticului pacientulu critic.
Bibliografie
- Eizadi-Mood N, Sabzghabaee AM, Hosseini H, et al. Is admission serum sodium concentration a clinical predictor for the outcome of therapy in critically ill poisoned patients? Med Arch 2015; 69(4): 240–243;
- Joseph W Quinn, Kerry Sewell and Dell E Simmons, Recommendations for active correction of hypernatremia in volume-resuscitated shock or sepsis patients should be taken with a grain of salt: A systematic review, SAGE Open Medicine Volume 6: 1–6,2018
- Hao Wu,Risk factors for mortality in brain injury patients who have severe hypernatremia and received continuous venovenous hemofiltration, Heliyon 9 (2023) e21792
- Sakr, Yasser, Rother Steffen, Fluctuations in Serum Sodium Level Are Associated With an Increased Risk of Death in Surgical ICU Patients, Critical Care Medicine 41(1):p 133-142, 2013
- Thongprayoon C, Cheungpasitporn W, Petnak T, et al. The prognostic importance of serum sodium levels at hospital discharge and one-year mmortality among hospitalized patients. Int J Clin Pract 2020; 74:e13581.
- Oude Lansink‑Hartgring et al., Long‑term changes in dysnatremia incidence in the ICU: a shift from hyponatremia to hypernatremia Ann. Intensive Care (2016) 6:22)
- Lindner G, Funk GC. Hypernatremia in critically ill patients. J Crit Care 2013; 28(2): 216.e11–220)
- Chand, Raja; Chand, Ranjeeta; Goldfarb, David S.. Hypernatremia in the intensive care unit. Current Opinion in Nephrology and Hypertension 31(2):p 199-204, March 2022. | DOI: 9.1097/MNH.0000000000000773 9.Lindner G, Funk G-C: Hypernatremia in critically ill patients. J Crit Care 2013; 28:216.e11–e20, 10. Kim SW: Hypernatemia: Successful treatment. Electrolyte Blood Press 2006; 4:66–71
- Van Regenmortel et al. Fluid-induced harm in the hospital: look beyond volume and start considering sodium.From physiology towards recommendations for daily practice in hospitalized adults, Ann. Intensive Care (2021) 11:79
- Joseph W Quinn Hofmeister LH, Perisic S and Titze J. Tissue sodium storage: evidence for kidney-like extrarenal countercurrent systems?Pflugers Arch 2015; 467(3): 551–558.
- M. C. O. van IJzendoorn and all, The Development of Intensive Care Unit Acquired Hypernatremia Is Not Explained by Sodium Overload or Water Deficit: A Retrospective Cohort Study on Water Balance and Sodium Handling, Hindawi Publishing Corporation Critical Care Research and Practice Volume 2016, Article ID 9571583,
- Jantsch J, Schatz V, Friedrich D, et al. Cutaneous Na+ storage strengthens the antimicrobial barrier function of the skin and boosts macrophage-driven host defense. Cell Metab 2015; 21(3): 493–501
- Gerson De Freitasa, Anuragh Gudur, Where there is sodium there may be sepsis, JOURNAL OF COMMUNITY HOSPITAL INTERNAL MEDICINE PERSPECTIVES 2019, VOL. 9, NO. 4, 296–299)
- Malbrain M, Martin G, Ostermann M. Everything you need to know about deresuscitation. Intensiv Care Med 2022;48(12):1781–6. https://doi.org/10.1007/s00134-022-06761-7. Epub 2022 Aug 6.
- Bihari S, Prakash S, Dixon DL, et al. Induced hypernatremia in patients with moderate-to-severe ARDS: a randomized controlled study. Intensive Care,Med Exp 2021; 9:33.
- Hao Wu and all, Risk factors for mortality in brain injury patients who have severe hypernatremia and received continuous venovenous hemofiltration, Heliyon 9 (2023) e21792
 Conf. Univ. Dr. Mihaela Blaj
Conf. Univ. Dr. Mihaela Blaj



