Diabetul zaharat este o boală metabolică, care afectează întregul organism, îndeosebi sistemul vascular, inclusiv la nivelul ochilor, dând naștere unor modificări specifice, numite generic Retinopatie Diabetică (RD). RD este o afecțiune a vaselor de sânge ce alimentează retina: ele devin subțiri, fragile, ceea ce permit ieșirea plasmei din vase în retină, ducând la apariția edemului macular, în plus, aceste vase de sânge nu mai reușesc sa aducă substanțele nutritive și oxigenul necesare retinei (apare așa-numita hipoxie), afectând-o și mai mult. Pacientul sesizează vedere încețoșată, neclară, „pete” în câmpul vizual, estomparea culorilor și uneori deformarea obiectelor. Evoluția este progresivă, iar fără un tratament adecvat duce inevitabil la orbire.
Factorii de risc pentru progresia retinopatiei diabetice sunt reprezentaţi de tipul și durata diabetului zaharat, hipertensiunea arterială, dislipidemia, afectarea renală, anemia, fumatul, consumul exagerat de alcool.
Retinopatia diabetică are 2 forme distincte: forma neproliferativă (RDN) şi forma proliferativă (RDP), care se caracterizează prin apariția de neovase. Forma severă a retinopatiei diabetice neproliferative este un stadiu mai avansat, în care hemoragiile și exudatele devin mai numeroase și diverse. Retinopatia diabetică proliferativă reprezintă o complicație gravă a diabetului zaharat, ce poate evolua spre orbire în absența tratamentului adecvat.
 |
 |
 |
 |
 |
 |
Fotocoagularea panretinală (PRP) rămâne o intervenție esențială în RDN forma severă și RDP, însă poate induce constricția câmpului vizual și scăderea sensibilității retiniene periferice, cu impact funcțional relevant. În practica reală, lipsa accesului la sisteme laser navigat sau micropuls, minimizarea afectării câmpului vizual în urma fotocoagulării panretiniene (PRP) poate fi realizată prin optimizarea parametrilor tehnici ai laserului convențional, integrarea unei terapii farmacologice adjuvante, controlul factorilor sistemici și o monitorizare multimodală riguroasă la intervale prestabilite.
Optimizarea parametrilor laserului argon convențional constă în reducerea difuziei termice iatrogene către straturile interne ale retinei, și anume, utilizarea unor arsuri de intensitate medie până la gri-ușor, evitând arsurile albe intense, care sunt asociate cu o distrucție tisulară extinsă și inflamație secundară; reducerea duratei impulsului (unde tehnica permite) și utilizarea unor spoturi mai bine delimitate, pentru reducerea încărcării termice cumulative și limitarea extinderii cicatricilor („atrophic creep”).
Combinația dintre PRP și terapia farmacologică adjuvantă (în funcție de profilul pacientului și comorbidități) se consideră noul standard pentru a reduce nevoia de laser distructiv extensiv. Această terapie constă în următoarele: sinergia Anti-VEGF înainte sau concomitent cu laserul, ce ajută la regresia rapidă a neovaselor și permite utilizarea unui laser mai „ușor”, protejând astfel câmpul vizual periferic; managementul post-laser cu antiinflamatoare nesteroridiene (AINS) topic, reducând fatorii inflamatori post-laser și riscul de apariție a edemului macular; vasodilatatoare (agenți de optimizare a microcirculației și suport metabolic/antioxidant), neuroprotectori cu scopul susținerii perfuziei și a recuperării funcționale.
Un accent destul de important se pune și pe controlul factorilor sistemici pentru reducerea progresiei ischemiei retiniene (HbA1C <7%, TA <140/90 mmHg, profil lipidic LDL <100 mg/dl).
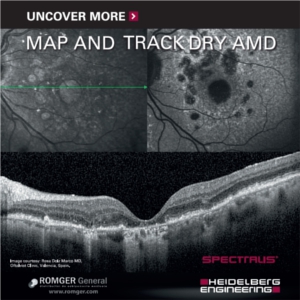
Analiza periodică este esențială pentru a evalua dacă algoritmul implementat a oprit progresia ischemiei fără a degrada funcția vizuală. Protocolul de monitorizare se efectuează periodic, prima observație fiind îndeplinită înainte de PRP, ulterior la 3-6-9-12 luni post-laser, cu aprecierea parametrilor corespunzători ai perimetriei computerizate program general, și anume indicii Mean Deviation (MD)/ Visual Field Index (VFI), analiza hărții de sensibilitate, și ai OCT-A (mod angiografic non-contrast), precum zonele de non-perfuzie, monitorizarea Zonei Avasculare Foveale (FAZ), densitatea vasculară.
Aplicarea algoritmului sus-menționat în practica postlaser la pacienții cu RDN forma severă/ RDP este asociată cu cîteva rezultate așteptate clinic: stabilizarea sau ameliorarea progresivă a indicilor perimetriei (în special la 6–9 luni), reducerea/limitarea progresiei ariilor de nonperfuzie pe OCT-A la pacienții cu control sistemic îmbunătățit și aderență la tratament, o mai bună individualizare a conduitei (necesitatea de PRP suplimentar vs. monitorizare/terapie intravitreană). În contextul dat, acest management proactiv și personalizat, bazat pe dovezi, transformă tratamentul laser dintr-o procedură pur ablativă într-una de prezervare funcțională maximă.
 |
 |
 |
 |
 |
 |
Referințe bibliografice:
- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern (PPP). 2024/2025.
- Stino H, et al. Association of diabetic lesions and retinal nonperfusion assessed by wider-field swept-source OCTA. Ophthalmology Retina. 2023.
- Waheed NK, et al. Optical coherence tomography angiography in diabetic retinopathy. 2023
- Xie X, et al. Retinal Laser Therapy: Mechanisms, Innovations, and Clinical Considerations. Photonics. 2025.
- Lim JI, et al. Diabetic Retinopathy Preferred Practice Pattern®. Ophthalmology. 2025.
- Maguire MG, et al. Visual Field Changes Over 5 Years in Patients Treated With Panretinal Photocoagulation or Ranibizumab for Proliferative Diabetic Retinopathy (DRCR Retina Network Protocol S). JAMA Ophthalmology. 2020.
 Drd. Cristina Draganel
Drd. Cristina Draganel








